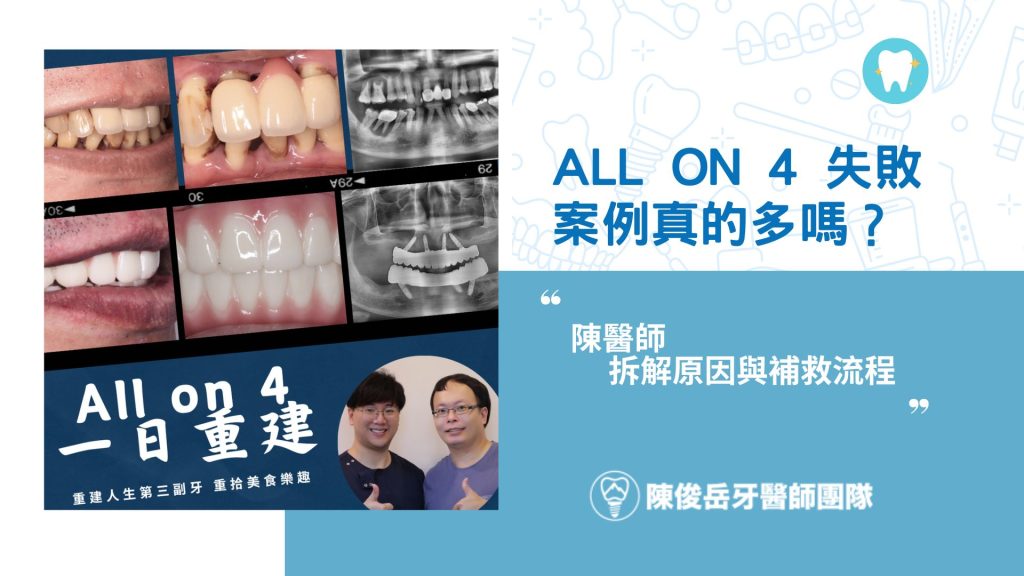
>> 台南 all on 4 全口重建 > all on 4 失敗案例真的多嗎?陳醫師拆解警訊、原因與補救流程
很多人走進我診間,第一句就是:「醫生,all on 4 會不會失敗?我在網路上看到一堆可怕的案例。」老實說,再成熟的治療都不可能百分之百沒風險,但風險能不能被看見、被控制,是可以事先規劃的。
這篇我會用自己遇過的 all on 4 失敗案例,跟你聊聊常見症狀、真正的失敗原因,以及如果真的出問題,還有什麼補救選擇,同時也會分享術前評估跟術後保養怎麼做,盡量把風險降到最低。
all on 4 植牙 為什麼還是會看到「失敗案例」?
all on 4 全口重建怎麼做?
all on 4原理
- 上顎/下顎多以 4 支植體為主(骨頭條件好時也可能 5–6 支)。
- 前面植體多偏直、後面植體會刻意 斜放:
- 讓受力更平均。
- 避開鼻竇/神經。
- 減少大範圍補骨需求。
- 讓受力更平均。
對病人常見好處
- 一次處理整顎,手術次數相對少。
- 有機會「當天植牙+當天裝暫時假牙」,不用長時間沒牙或戴活動假牙。
- 使用感、清潔方式更接近真牙,講話與吃飯自信提升。
我通常會優先評估的適用族群
- 幾乎全口缺牙,或剩下牙齒預後差、可能需要拔除者。
- 不想再戴傳統活動假牙,想要固定、能咬得動的方案。
- 顎骨仍有一定厚度/高度,但希望避免大範圍補骨手術者。
重要提醒:all on 4 不是萬靈丹,是否適合仍要看:骨頭條件、全身狀況、生活習慣,才能做出負責任的判斷。
all on 4 成功率高 為什麼網路上還是有失敗分享?
- 成功的人比較少發文:做得順、生活變方便的人,多半就默默過日子;反而是不舒服、覺得不對勁的人,更容易上網求助或分享經驗。
- 大家對「失敗」的標準不一樣:
- 術後短期腫脹、瘀青、緊繃感,常是恢復期反應。
- 暫時假牙微鬆、外觀不完全滿意,多半屬於可調整範圍。
- 但很多人只要跟想像不同,就會直接用「失敗」形容。
- 術後短期腫脹、瘀青、緊繃感,常是恢復期反應。
- 也確實有真正的併發症:例如植體周圍炎、骨流失、植體整合不良鬆脫,或假牙反覆斷裂、咬合一直不順。
- 我更希望你看網路分享時先想這 3 件事:
- 這個狀況算「真正失敗」還是「需要調整」?
- 問題出在哪一層(清潔發炎、受力咬合、零件結構)?
- 如果真的出問題,還有沒有補救空間?
- 這個狀況算「真正失敗」還是「需要調整」?
把這幾點抓住,你就不容易被網路案例嚇到,也更能冷靜評估自己適不適合 All-on-4。
all on 4 失敗症狀有哪些?
做完 All-on-4 最重要是別硬撐。恢復期不適很常見,但也有些是走向失敗的警訊。
下面先用表格快速對照,帶你判斷哪些狀況需要盡快回診檢查。
| 出現的症狀 | 可能代表的問題 | 建議就醫時機 |
| 咬東西會痛、假牙搖晃 | 植體或螺絲鬆動、咬合設計不佳 | 一週內儘快回診 |
| 牙齦紅腫、刷牙流血、口臭 | 植體周圍炎、局部感染 | 愈快愈好,避免骨頭流失 |
| 臉頰麻木、刺痛、鼻竇悶脹 | 可能壓迫神經、鼻竇發炎 | 立即回診或急診 |
| 假牙裂掉或整排鬆脫 | 假牙材質疲勞、螺絲斷裂 | 安排檢查與維修 |
咬合疼痛、假牙搖晃
機械性失敗警訊
術後前幾天~1、2 週:緊緊的、咬起來怪怪的,常見,通常會慢慢穩定。
需要警覺的狀況(幾週~幾個月後還有):
- 咬硬一點就痛。
- 整排假牙在晃、會「喀喀」動。
我會懷疑的原因:
- 植體沒成功整合(沒黏牢)。
- 植體位置/角度不理想,受力集中。
- 咬合設計不平衡,某幾支被操太兇。
為什麼不能拖:拖越久越可能骨流失,後續補骨、重做難度和費用都會上升。
建議:覺得「怎麼咬都不對」或「明顯在晃」,別硬撐,1–2 週內回診檢查較安全。
牙齦紅腫、口臭、流膿
植體周圍炎與感染
植體周圍炎是什麼?
可以想成「植體版牙周病」,是我最不想看到的併發症之一。
常見警訊
- 刷牙/牙線常出血。
- 牙齦紅腫、按壓痛、咬東西不舒服。
- 口臭明顯,甚至有黏黏的膿。
早期通常還有機會救
- 診間深層清潔。
- 調整清潔工具(沖牙機、牙間刷等)。
- 必要時搭配局部治療。
拖久的後果
細菌會讓骨頭慢慢流失,影像上會看到骨頭一圈圈消下去,嚴重時可能得拔除重做。
簡單判斷
口氣變怪+常流血+牙齦老是紅腫 → 別等,越早處理越能保住植體。
臉部麻木、鼻竇不適
神經與鼻竇相關併發症
這類狀況不常見,但一出現就不能拖(不該當成正常恢復期)。
上顎可能的鼻竇相關警訊(植體太靠近/伸入鼻竇)
- 單側鼻塞、悶脹。
- 頭痛、臉頰酸脹。
- 濃黃/偏綠鼻涕。
下顎可能的神經相關警訊(太靠近下齒槽神經)
- 下嘴唇、下巴、臉頰麻麻電電。
- 像麻醉退不掉。
我會怎麼處理
- 立刻安排影像檢查:確認是否碰到神經/鼻竇、是否合併感染。
- 必要時調整或取出問題植體,並與耳鼻喉科合作。
只要覺得臉、嘴唇或鼻竇「怪怪的」→ 別硬撐,立刻回診/就醫。

all on 4 失敗案例 5 大根本原因
很多人第一反應是「是不是醫師技術不好?」但臨床更常見的是多因素疊加:評估不夠細、身體狀況沒控制、生活習慣沒配合,久了才變成失敗案例。
下面先用表格整理重點。
| 原因類型 | 舉例 | 患者能否影響? |
| 醫療規劃與技術 | 評估不足、植體角度不佳 | 可透過「選擇團隊」間接影響 |
| 患者全身與口腔狀況 | 糖尿病、骨質疏鬆、嚴重牙周病 | 可配合控制疾病、接受先期治療 |
| 生活習慣/清潔 | 抽菸、咀嚼檳榔、清潔不佳 | 完全由患者決定 |
| 植體與假牙系統 | 品質不穩定、設計不良 | 可與醫師討論品牌與方案 |
醫療規劃與技術
影像評估與咬合設計的關鍵
- 最關鍵環節:術前評估+手術計畫(往往決定長期穩不穩)。
- 失敗案例常見的影像共通點
- 植體角度不理想 → 受力無法平均。
- 植體太靠近神經/鼻竇/骨邊緣 → 安全空間不足。
- 咬合沒先設計好 → 少數植體長期被操太兇。
- 植體角度不理想 → 受力無法平均。
- 我在診間一定會做的 3 件事
- 3D 斷層(Newton3D):看骨高度/厚度+神經/鼻竇位置。
- 咬合+外觀分析(必要時 Rayface):先預想未來牙齒長度、露齒量、咬合高度,再反推植體位置與角度。
- 導航/導引輔助手術(Navident 或導引模板):把電腦規劃的深度角度更精準落地。
- 3D 斷層(Newton3D):看骨高度/厚度+神經/鼻竇位置。
這些步驟省掉,就像在不穩的地基蓋房子:短期看不出來,久了容易用骨流失、螺絲斷裂來「補考」。
患者條件與生活習慣
糖尿病、抽菸與骨質狀況
常見背景(想做 all on 4 的人多半本來狀況就不輕)
- 慢性牙周病:牙齦紅腫、牙齒搖晃。
- 慢性病:糖尿病、高血壓、心血管疾病。
- 年紀較長/疑似骨質疏鬆。
為什麼風險較高
傷口癒合慢、感染機率上升。
我術前一定先把這幾件事處理好
- 糖尿病:血糖控制到合理範圍再排手術。
- 牙周嚴重:先清創、控菌再植牙。
- 骨鬆疑慮:看檢查報告、必要時和原主治醫師討論用藥。
但生活習慣沒配合,風險一樣會飆
- 抽菸/嚼檳榔。
- 清潔隨便(不刷、不用牙線/沖牙機)。
- 太早啃硬物(骨頭、螃蟹腳等)。
all on 4 不只看我怎麼開刀,更看你願不願意配合改習慣;你配合越多,成功率就越穩。
植體與假牙系統選擇
品質與維修性也會影響長期結果
不一定是技術問題:有時是「系統/零件本身不可靠」。
系統包含哪些?
- 植體設計與品質。
- 螺絲、基台等連接零件強度。
- 假牙材質與金屬架構設計。
我看過的常見雷點
- 來源不明 → 螺絲反覆鬆、甚至斷。
- 材質太脆 → 愛啃硬就一直崩裂。
- 規格太冷門 → 幾年後找不到零件、維修卡關。
我規劃時會特別把關
- 選有長期研究、規格穩定的系統(不只看價格)。
- 材質在美觀/強度/彈性間取得平衡(太硬傷骨、太脆易裂)。
- 一開始就考慮好不好清潔、未來能不能局部維修(不要動不動就拆整排)
all on 4 的結果是「醫療規劃+患者條件+生活習慣+系統選擇+術後追蹤」一起決定;掌握越多,失敗率越低。
all on 4 失敗常見補救方式
先跟你說一句實話:就算真的遇到問題,也不代表「一切都毀了」。
關鍵不是在網路上自己嚇自己,而是 冷靜釐清狀況、找出原因、一步一步重建。很多病人是拖到身心都很累,才來找我第二意見,其實提早行動,選擇會多很多。
先釐清:只是「不舒服」還是已經「失敗」?
先別急著說「失敗」:我通常先分成 3 類,讓你自我對照。
1)正常術後反應(多半可觀察)
- 前幾天~1、2 週:腫、瘀青、張口不順。
- 咬東西小不適、沒力道。
- 重點:症狀有在慢慢退。
2)可調整問題(要回診,但不等於失敗)
- 咬到某一點特別硬/痛(像牙太高)。
- 假牙微鬆、卡牙線。
- 發音/外觀想微調。
- 多半靠:調咬合、修整假牙、鎖緊螺絲即可。
3)真正失敗/嚴重併發症(要盡快處理)
- 明顯晃動一直不穩。
- 反覆腫痛、流膿口臭+影像見大量骨流失。
- 整排斷裂、固定不了、咬不動。
第一步不是自己下判決,而是做 口內檢查+影像檢查(X 光/3D 斷層),先找出問題層級再決定處理方式。
植體鬆脫、骨流失
補骨與重新植牙的處理原則
什麼情況會走到二次手術?
- 植體沒整合好、明顯鬆動。
- 植體周圍發炎拖很久,骨頭已吸收一大圈。
處理原則(大方向 3 步)
- 先移除問題植體、清感染源:取出鬆動/感染植體、刮除發炎組織,必要時沖洗與局部用藥。
- 視骨流失程度補骨:小範圍就局部補骨;大範圍就做骨再生,目標把骨高度/厚度補回。來
- 等骨穩定後再重新植牙:補骨後需一段癒合期,影像確認穩定才安排再植牙。
過渡期會一起討論
- 這段時間怎麼吃、要不要暫時假牙。
- 是否調整原本 all on 4 設計(植體數量/位置/假牙材質等)。
提醒:二次重建通常比第一次更難、風險也更高,所以一開始就選「願意長期追蹤、出問題也願意負責處理」的團隊很重要。
假牙斷裂、咬合不順
調整與重做假牙的策略
常見情況
- X 光看起來植體穩、沒明顯骨流失。
- 但假牙常裂、缺角,或覺得牙齒高低不平。
- 咬久關節酸、頭痛、咀嚼很累。
處理策略(3 步)
- 先檢查螺絲與連接:螺絲鬆就鎖緊/更換,恢復穩定。
- 再調咬合:找出過高接觸點,讓受力平均,通常能減少關節酸痛。
- 必要時重做假牙:裂補太多次或材質不合,就重新設計(架構/排列/材質)。
植體像底盤引擎,假牙像輪胎;輪胎用久本來就要換,適時「升級」反而讓整套 all on 4 用更久、吃更安心。

怎麼降低 all on 4 失敗風險?
很多人會問我:「醫生,有沒有什麼方法,可以一開始就把 all on 4 失敗風險降到最低?」
老實說,沒有任何人敢跟你說「百分之百不會失敗」,但風險是可以被管理的。
對我來說,關鍵就三件事:術前把功課做足、術後乖乖配合清潔與回診、選一個願意長期陪你走的團隊。
術前必做檢查
3D 斷層、全身病史與咬合分析
我術前一定先說清楚:真正的手術,其實從你坐下來那一刻就開始了。
- 1)3D 斷層(Newton3D)要確認什麼
- 骨頭高度/厚度夠不夠、哪裡偏薄。
- 上顎鼻竇位置、下顎神經走向(避開危險區)。
- 哪些區域適合放長/粗植體,哪些要保守。
- 骨頭高度/厚度夠不夠、哪裡偏薄。
- 2)全身病史與用藥要盤點什麼
- 糖尿病、高血壓、心血管疾病與最近檢驗數字。
- 抗凝血藥、骨鬆藥、免疫抑制劑等用藥。
- 重大手術史/放支架等。
- 必要時請你帶報告,甚至和原主治醫師確認手術時機與用藥調整。
- 糖尿病、高血壓、心血管疾病與最近檢驗數字。
- 3)咬合+外觀分析(容易被忽略但很關鍵)
- 牙齒露出量、是否過爆或內縮。
- 微笑牙弧線是否自然。
- 咬合接觸點與受力是否平均。
- 透過口內外照片、咬合紀錄,必要時加臉掃,反推植體位置/角度與牙齦高度。
- 牙齒露出量、是否過爆或內縮。
這些檢查不是為了「看起來很厲害」,而是提早抓風險,別等出事才補救。
術後清潔與回診
植體周圍炎不是「運氣不好」
關鍵觀念:all on 4 能撐多久,決定點在「術後每天怎麼照顧」。
你只要做到這幾件事
- 每天刷到植體周圍牙齦邊緣。
- 搭配 牙線/牙間刷/沖牙機(光牙刷不夠)。
- 定期回診+專業清潔:順便檢查咬合、拍 X 光看骨頭。
- 抽菸者盡量戒或大幅減量。
- 糖尿病把血糖顧穩。
為什麼我說不是運氣不好?
多數我看到的,是 回診拖很久、清潔只靠牙刷、紅腫流血還硬觀察,細菌才會一路往下鑽到骨頭流失。
植體周圍炎多半是「清潔+回診沒做到位」,你多花一點心力照顧,它就更有機會陪你更久。
選對團隊
不只看價錢,更要看「後續陪伴」
別只比價錢:all on 4 不是一次買賣,是至少 10 年的追蹤與維修關係;後續沒人管,很多小問題會被拖成大問題。
挑團隊我會看 3 大重點
- 敢不敢講風險、講清楚
- 會把「最好情況、最壞情況、可能遇到的麻煩」先說明。
- 只說保證不失敗、一定沒問題的,反而要多想一下。
- 會把「最好情況、最壞情況、可能遇到的麻煩」先說明。
- 會不會把影像與計畫講到你懂
- 術前有沒有拍 CT。
- 會不會帶你看鼻竇/神經位置、骨條件。
- 植體預計放幾支、位置角度怎麼安排、假牙怎麼設計。
- 術前有沒有拍 CT。
- 術後追蹤與維修制度完整嗎
- 回診節奏是否固定、是否有追蹤骨頭與咬合。
- 螺絲鬆、假牙裂的處理流程是否明確。
- 維修費用與保固/保養規則有沒有先講清楚。
- 回診節奏是否固定、是否有追蹤骨頭與咬合。
前端評估做得細、後端陪伴做得穩,all on 4 才更容易用得久、吃得安心。

all on 4 失敗案例 總結
all on 4 到底會不會失敗?我常跟病人說:不是只看手術那一天,而是看「術前評估做得多細、術後保養有沒有跟上」。
多數網路上的失敗案例,往往是警訊被忽略、清潔與回診中斷,或咬合與材質設計沒顧到,久了才變成大問題。
你只要記住三件事:有不對勁就別硬撐、定期追蹤別偷懶、選願意長期陪你處理的團隊。把風險看清楚、管理好,all on 4 才能真正用得久、吃得安心。
all on 4 失敗案例 常見問題FAQ
Q1:all on 4 做完後,晚上磨牙或咬緊牙關會不會比較容易出事?
會提高機械性問題風險(螺絲鬆、假牙裂、局部受力過大)。我通常會評估是否需要做夜間咬合板、調整咬合接觸點,並提醒睡前避免刺激性飲食與咖啡因,降低咬緊習慣。
Q2:我以前有做過植牙失敗或拔牙後感染,還適合做 all on 4 嗎?
不一定不能做,但要先搞清楚「失敗原因」是感染、骨量不足、還是受力與清潔問題。只要先把感染控制住、把骨與軟組織條件整理好,再重新規劃位置與受力,很多人還是有機會做得穩。
Q3:all on 4 做完後可以照 MRI 或做其他手術嗎?會不會有影響?
多數情況不會影響日常檢查,但不同植體材質與你要做的檢查類型仍可能有差異。我的做法是:把植體與假牙的基本資料、材質與型號整理成一份「醫療備忘卡」,讓你未來就醫更方便也更安全。
Q4:術後如果一直覺得「發音怪怪的」或「口水變多」,是失敗嗎?
多半不是失敗,而是口腔突然換成固定假牙後的適應期(舌頭位置、氣流通道改變)。通常能透過假牙外形微調、邊緣修整、發音練習逐步改善;如果超過一段時間仍很困擾,就建議回診做細部調整。
Q5:all on 4 做完後,日常飲食有哪些「看起來不硬但很傷」的地雷?
不是只有骨頭、螃蟹腳才危險;像是年糕、牛軋糖、魷魚絲、法國麵包這種「黏+拉扯」型食物,反而很容易造成局部受力與假牙崩裂風險。我的建議是:先學會切小口、雙側咀嚼、避免單邊硬扯。
延伸閱讀:7大植體品牌怎麼選?牙醫師整理給你最實用的植體比較懶人包
延伸閱讀:全口重建要選哪個牌子?牙醫師親揭 all on 4 植體品牌差在哪裡!